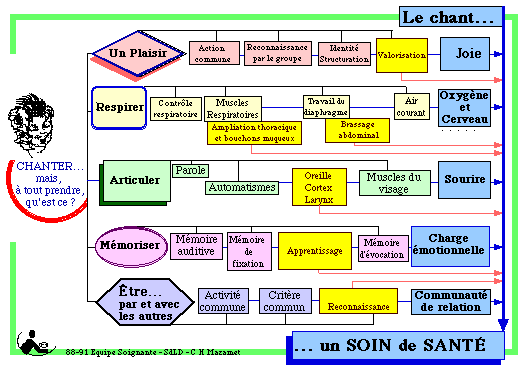
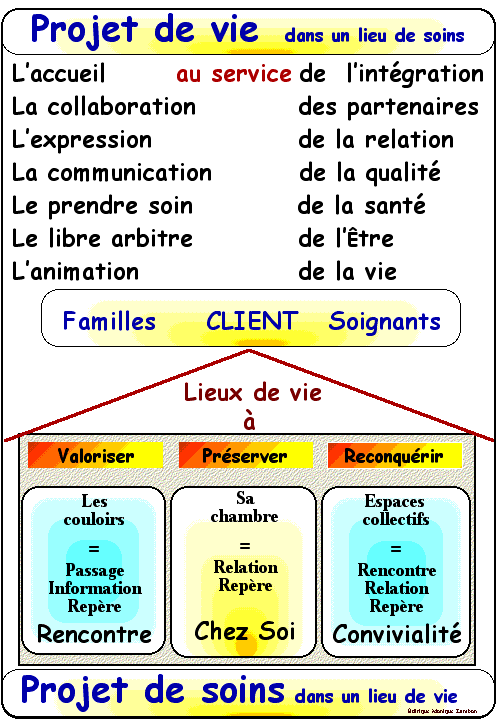
Retour au canevas - Retour à Base des soins
-
Approches de
projets de soins pour des personnes présentant des
déficits cognitifs et/ou démences 14 pages
Ces approches
s'appuient sur une définition soit de la maladie
démentielle, soit du malade dément, sujet
souffrant. Les conséquences en découlant sont
importantes pour le sujet dément mais aussi pour les
soignants.
14 pages
Ces approches
s'appuient sur une définition soit de la maladie
démentielle, soit du malade dément, sujet
souffrant. Les conséquences en découlant sont
importantes pour le sujet dément mais aussi pour les
soignants.
- Elles conduisent
à une approche soit gériatrique
médicale exclusive, soit gérontologique de
réhabilitation médico-réadaptative
-
L'APPROCHE
GÉRIATRIQUE, médicale exclusive
Hébergement et soins pharmacologiques seuls :
un modèle statique centré sur l'individu et la maladie.
Cette approche repose sur une analyse des
démences résultant de facteurs biologiques
spécifiques (étiologie) entraînant des
dysfonctionnements d'un organe particulier, le cerveau,
(neuropathologie) qui s'extériorisent par des manifestations
symptomatiques déterminées (symptomatologie).
Les rapports de causalité entre la
neuropathologie et la symptomatologie sont
considérés comme directs. La maladie
démentielle est qualifiée d'organique,
d'irréversible et d'incurable puisque ses causes
premières demeurent encore inconnues même si sa
neuropathologie cérébrale est de mieux en mieux
identifiée. Ses symptômes sont abondamment
décrits avec un inventaire détaillé
des troubles, des perturbations et des déficits apparaissant
au cours de l'évolution (stades évolutifs). Leur
recensement concerne surtout la recherche des "manques" puisqu'ils sont
considérés comme l'expression directe des
lésions et des dysfonctionnements
cérébraux. De multiples instruments
standardisés, tests ou échelles, sont
créés pour évaluer leur
intensité et leur fréquence.
-
Le pessimisme thérapeutique est de
règle car il n'existe pas encore de traitement susceptible
d'agir sur les facteurs étiologiques. Les
possibilités actuelles d'une action sur l'organe
lésé, le cerveau, demeurent très
limitées et leurs effets cliniques réduits ou
aléatoires. On en conclut logiquement "qu'il n'y a rien ou
pas grand chose à faire" pour traiter la maladie et le
malade !
Les seules actions possibles sont
symptomatiques avec comme but principal d'atténuer, de
stabiliser ou de neutraliser les troubles les plus gênants et
les perturbations les plus dérangeantes pour le patient et
pour son entourage. Les moyens utilisés sont presque
exclusivement pharmacologiques. Si leurs résultats sont
insuffisants, le recours à la contention physique ou
chimique est justifié par la protection, la
sécurité voire le bien-être du malade
et/ou des autres.
Sur le plan des soins infirmiers, la
prise en charge est assimilée à la satisfaction
des besoins physiques (boire, s'alimenter, soins d'hygiène,
de confort,....) et des besoins psychologiques
pré-définis. La présence d'un
animateur dans le cadre de ce projet, n'est qu'un "cache
misère", un faux semblant de "vie sociale" : alibi des
gestionnaires, il retarde la conception d'un véritable
projet de vie par l'équipe.Vis-à-vis des troubles
comportementaux, les rôles de surveillance et de
normalisation sont généralement
privilégiés.
-
-
-
-
- En milieu institutionnel, le
soignant doit anticiper ou limiter les risques et veiller à
ce que le malade se conforme aux impératifs de la vie
quotidienne et se plie aux exigences organisationnelles. Pour les
conduites déficitaires, la suppléance par
l'entourage (faire à la place de) est
considérée comme la réponse la plus
appropriée aux incapacités dans les
activités de la vie journalière et quotidienne.
L'état de dépendance totale est perçu
comme l'aboutissement inéluctable du processus
neuropathologique irréversible.
- Cette conception des démences et de la
prise en charge est la plus fréquente. Elle sous-tend la
plupart des pratiques de soins au domicile et en institution. Elle
influence fortement leur organisation et leur fonctionnement.
- Facteurs institutionnels qui favorisent cette approche
- Lieu de travail des uns et lieu de vie des autres,
l'institution pèse d'un poids considérable sur
les comportements, les attitudes et les rôles des acteurs
qu'elle met en scène. Cette mise en scène est
codifiée par des règles professionnelles pour les
soignants et par des règles de vie pour les
résidents... lesquelles dépendent souvent de
nécessités inhérentes aux soignants.
- La volonté d'une prise en charge de tous
les besoins de l'individu a souvent comme conséquence
l'accentuation des pertes de l'autonomie et l'accroissement de la
dépendance.
- L'univers institutionnel (hospitalier ou
résidentiel) fonctionne souvent selon un mode
d'administration collective des soins. Chaque tâche a un
horaire et une durée déterminée dont
le respect assure la cohérence et le déroulement
harmonieux de la journée de travail. Dans ce contexte
organisationnel, la quantité de soins
délivrés constitue souvent le critère
de la qualité du travail effectué.
- Contraint de s'adapter à cette
organisation, le Résident devient progressivement un objet
de soins. Il est plus rapide et plus efficace de se substituer
à lui, de "faire à sa place", plutôt
que de solliciter son indépendance. Le bon patient est celui
qui reste passif, soumis et qui ne perturbe pas le
déroulement du travail par ses
velléités d'autonomie. L'équipe
s'impose des règles routinières en
tolérant difficilement les dérogations d'un de
ses membres.
- Il faut reconnaître que le maintien
ou le rétablissement de l'indépendance
représente, à court terme, une charge de travail
quantitativement et qualitativement plus lourde que la
dépendance totale. Habituellement, du fait de leur nombre
réduit, les soignants ne peuvent l'assumer et n'ont pas
d'autres possibilités que de maintenir la
dépendance.
- En outre, le statut professionnel du soignant ne
lui permet pas de privilégier certaines affinités
ou d'ignorer un Résident dont les comportements l'irritent
ou le déconcertent. Cette cohabitation forcée est
une source de tensions qui s'expriment par le rejet agressif ou
l'indifférence.
- Dans les institutions pour personnes
âgées dépendantes, le statut
confère au soignant une position dominante dont les limites
ne sont pas uniquement déterminées par les
règles déontologiques mais aussi par la
qualité de ses propres valeurs morales.
- Facteurs
individuels qui orientent vers cette approche
- Vieillesse et sénilité suscitent
des résonances émotionnelles dont
l'intensité sera spécifique à chaque
soignant en fonction de son histoire et de sa personnalité.
La confrontation permanente avec la sénilité lui
pose de façon aiguë la question de son propre
vieillissement : "Est-ce que je vais
devenir comme cela ?"
- Les états démentiels
résument, en quelque sorte, tous les aspects
négatifs du grand âge. Cette image de la
vieillesse, déformée à
l'extrême, engendre des sentiments ambivalents de toute
puissance et d'impuissance. Les premiers sont suscités par
l'état de dépendance du soigné qui
confère au soignant une position dominante. Les seconds sont
liés à la dégradation et à
la mort. Ils vont à l'encontre de l'idéal de
guérison du soignant et remettent en cause son
utilité. Cette ambivalence retentit fortement sur les
relations soignants/soignés. Elle participe aux attitudes de
maternage excessif, de retrait ou de rejet.
- Le maternage constitue une forme d'activisme qui
"réassure le soignant en lui donnant l'illusion qu'il
continue à bien fonctionner et en lui évitant de
se laisser attaquer ou mettre en cause dans son rôle". On
considère souvent que la relation de dépendance
prend la forme d'une relation enfant-parent.
- Toutefois, les différences sont
importantes. Alors que chez l'enfant la dépendance est
attendue, acceptée et vécue comme transitoire,
celle du vieillard dément est subie,
dévalorisée et perçue comme
permanente.
- Le soigné sollicite parfois ce type
de relation. Il s'en remet totalement au soignant qui lui manifeste un
intérêt auquel il n'était plus
habitué. Retrouvant un statut grâce à
ses déficiences, il abdique toute
velléité d'indépendance et saisit tous
les prétextes pour refuser une réadaptation qui
le priverait du bénéfice social de la
régression.
- Le soignant tire aussi des
bénéfices immédiats de cette
infantilisation qui lui permet d'effectuer plus rapidement et plus
aisément son travail.
- Les qualificatifs d'irréversible et d'incurable
attribués à la nature et
l'évolutivité de la maladie
démentielle imprègnent fortement les relations et
contribuent aux attitudes d'évitement, de fuite ou de rejet.
Celles-ci se traduisent moins exceptionnellement qu'on ne le croit par
des actes agressifs, inacceptables sur le plan déontologique
et moral.
- La précarité des
résultats difficilement obtenus renforce encore les
sentiments d'impuissance et d'inutilité. Dès
lors, puisque la guérison n'est pas envisageable, ne faut-il
pas laisser évoluer "spontanément" le malade en
limitant les interventions, en se contentant d'assurer les fonctions
vitales afin de rendre plus tolérable l'évolution
vers le terme final.
- Cette approche de la démence a des
répercussions non seulement sur les relations individuelles
mais aussi sur les attitudes familiales, l'organisation
institutionnelle et les mesures sociales. Elle favorise l'abandon,
justifie la résignation et motive l'inactivation physique et
mentale du patient.» Ylieff
-
L'APPROCHE
GÉRONTOLOGIQUE DE RÉHABILITATION,
médico-réadaptative
- Elle a pour objectif d'aider la personne à
retrouver ses
habiletés certes, mais aussi à la
réhabiliter en
tant que sujet.
- L'approche
réadaptative ne s'intéresse pas directement
à la maladie démentielle mais plutôt
à la personne démente qui vit sa maladie dans un
environnement donné. Elle envisage l'étude,
l'analyse et le traitement des troubles cognitifs, des conduites
déficitaires, des perturbations comportementales et de
l'humeur. Son but est de comprendre le rôle et la dynamique
des différents facteurs, internes et externes, susceptibles
d'expliquer les conduites présentées par une
personne, sujet de soins, pour élaborer et appliquer des
méthodes d'intervention individualisées.
-
- Le
modèle diagnostique se fonde sur une analyse du tableau
clinique des démences.
- Les troubles, les déficits et les
perturbations ne sont pas uniquement déterminés
par la nature et l'étendue des lésions
cérébrales. Ils résultent aussi de
l'interaction d'autres facteurs.
-
« Il ne faut
jamais perdre de vue que le vieillard vit dans un milieu qui
réagit inévitablement à ses
transformations. Ces réactions d'un milieu dont il devient
de plus en plus dépendant l'affectent de façon
importante et il y réagit à son tour. Tous les
éléments sont ainsi réunis d'une
série de mécanismes d'actions et de
rétroactions souvent très pathogènes.
Le devenir de la démence sénile en est
très profondément affecté. Il faut
bannir la notion fataliste d'une évolution
inéluctable qui demeurerait indifférente aux
conditions extérieures », écrivait
déjà Pélicier en 1976.
- Le but global d'une
prise en charge est de faciliter le maintien ou de permettre le
rétablissement de conduites autonomes et
indépendantes. Les méthodes d'intervention sont
conceptualisées sous les termes d'assistance, de
réhabilitation ou de réadaptation.
-
Elles s'organisent
autour de 9 axes principaux :
- 1° Soutenir
la personne dans sa démarche d'intégration au
sein de l'institution ;
- 2°
Aménager et adapter l'environnement physique et social pour
faciliter l'expression des capacités restantes ;
- 3°
Contrôler les troubles de l'humeur et du comportement ;
- 4°
Réduire les dépendances excessives induites par
l'environnement et ne correspondant pas à des
incapacités réelles ;
- 5°
Favoriser le maintien ou le rétablissement d'une
autonomie/indépendance optimale dans les
activités de la vie journalière ;
- 6°
Accompagner la vie quotidienne en centrant la prise en charge sur une
qualité relationnelle visant à sauvegarder :
- - le statut de sujet de la personne ; garante du
respect de son identité ;
- - le développement de l'Être
par la réponse à des besoins et désirs
individuels ;
7°
Reapprendre à la personne à se rendre auteur et
acteur de sa vie ;
8°
Recréer un espace social dans lequel la personne sera
citoyenne à part entière ;
9° Soutenir
ceux (famille et soignants) qui aident la personne à
évoluer, à s'aimer ici et maintenant.
- Choisir
l'approche la plus humaniste, la plus relationnelle
-
Chercher
à atténuer les troubles, les déficits,
les perturbations, accompagner la personne démente et lui
assurer une qualité de vie optimale est un objectif
gérontologique humaniste. Dans ce but il est indispensable
d'utiliser les possibilités de l'approche
réadaptative, qui repose sur une philosophie de "soins de
santé" et "prend soin" des personnes. Sans
méconnaître l'utilité de certains
médicaments. Et en sachant aussi utiliser à un
certain stade d'évolution des démences, les
techniques de "validation affective" qui se focalisent sur les
manifestations émotionnelles.
-
L'approche
gérontologique qui tient
compte de la complexité du vivant, oblige à
réfléchir selon un mode de pensée
complexe pour atteindre l'autonomie de la personne
âgée en institution.
-
- Sur
le plan
méthodologique, l'évaluation des conduites
envisagées se base sur leur observation directe. Les
interventions se focalisent d'abord sur l'optimisation des
capacités restantes. Les techniques utilisées
portent sur l'aménagement ou le retrait des variables
environnementales facilitantes ou perturbantes (concept d'environnement
prothétique) ou encore la réorganisation des
mécanismes cognitifs sous-jacents. Le traitement
individualisé nécessite aussi une communication
et une relation chaleureuse, sécurisante et valorisante
(relation réadaptative).
- Enfin,
à un stade très avancé de la
démence,
Afin d'assurer au sujet un confort
psychologique optimal, il est possible d'utiliser la "Validation Therapy" de Naomi Feil, la
musique et le toucher intentionnel qui favorisent une stimulation de
l'attention, de l'investissement relationnel et du désir.
"Ne
rien faire" est souvent une façon de "faire" dont les
conséquences ne sont pas "rien".
mars
2002 - Monique Zambon
Éditique et Iconographie Lucien Mias - mai 2002 - avril 2009
Retour au canevas - Retour à Base des soins

 14 pages
Ces approches
s'appuient sur une définition soit de la maladie
démentielle, soit du malade dément, sujet
souffrant. Les conséquences en découlant sont
importantes pour le sujet dément mais aussi pour les
soignants.
14 pages
Ces approches
s'appuient sur une définition soit de la maladie
démentielle, soit du malade dément, sujet
souffrant. Les conséquences en découlant sont
importantes pour le sujet dément mais aussi pour les
soignants.