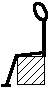- La dysphagie, trouble de la
déglutition (acte d'avaler), n'est pas l'apanage de le
vieillesse. On la retrouve dans tous les groupes d'âge.
- Elle existe chez l'enfant et chez l'adulte atteints de
malformations congénitales.
- Cependant, c'est un problème plus
fréquent chez les personnes âgées chez
qui elle est secondaire à des maladies ou à des
causes environnementales dont l'anxiété et la vie
en institution.
- Des signes qui doivent faire penser à
une dysphagie
- une perte de poids ;
- un changement dans les habitudes alimentaires ;
- la présence d'une voix mouillée et rauque
après les repas, surtout si elle est accompagnée
d'une toux lors de la prise alimentaire ;
- une asymétrie faciale (faiblesse musculaire) ;
- de mouvements exagérés des muscles du cou lors
de la déglutition ;
- un écoulement nasal après avoir
avalé :
- un écoulement de salive ;
- l'habitude de se racler la gorge après avoir
avalé ;
- garder des aliments dans sa joue.
- Techniques d'alimentation
Quelle que soit la cause des problèmes de
déglutition, les repas sont souvent une période
de frustration et d'échec pour le malade et le soignant. Les
premières tentatives ne sont pas un mince défi
pour ce dernier : il n'est pas encore familier avec les limites du
Résident. Même plus tard, le progrès
n'est pas toujours constant. C'est donc une adaptation continuelle
à chaque repas. Cot et Desharnais proposent
différentes réponses et techniques
empruntées à la réadaptation
auprès d'enfants handicapés
cérébraux.
La personne a-t-elle le
contrôle du tronc et de la tête ? Manger lui
demande-t- il effort et concentration ?
- Appliquer la main sur le front aidera à
stabiliser la tête. Il ne faut pas trop insister sur le
contrôle volontaire de la tête au cours du repas,
afin de laisser le malade se concentrer au maximum sur sa
tâche. Si sa tête penche sur la poitrine, la
stabiliser en maintenant une main sur le front du malade.
- La personne qui nourrit le malade devrait
être assise en face de lui, à la même
hauteur ou un peu plus bas, afin de l'aider à garder la
tête fléchie.
- Lorsque la personne sera capable de s'alimenter elle-
même, on réglera la table à une hauteur
confortable et on disposera les ustensiles et l'assiette à
une distance convenable.
Le malade peut- il
ouvrir la bouche ?
- Il arrive qu'un Résident ne puisse ouvrir la
bouche volontairement. Le forcer à ouvrir la
mâchoire ne fait que renforcer le mouvement contraire.
- Appuyer légèrement sur la
lèvre inférieure à l'aide d'une
cuillère stimule habituellement l'ouverture de la bouche.
Sinon, appliquer une légère pression sur le
menton à l'aide d'un doigt, tout en demandant au
Résident d'ouvrir la bouche. Frotter le muscle digastrique,
le muscle en V sous le menton, peut aussi aider à ouvrir la
bouche.
Quelle est la position
la plus favorable ?
- On enseigne au malade une position
sécuritaire. Il ne devrait pas être
couché (risque d'inhalation trachéale) mais assis
confortablement, les pieds reposant sur le sol, les hanches
fléchies à 100°, les genoux à
105°, le tronc aussi stable que possible, la tête
dans l'alignement du corps, et légèrement
inclinée vers l'avant.
-
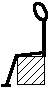
- Cette position en légère flexion
vers l'avant, favorise le passage du bol alimentaire dans l'oesophage
et assure une protection optimale de la trachée par la base
de la langue.
- Selon Ogg (1975) cité par Cot (1985), la
position assise est la plus efficace parce que les forces de
gravité assistent le péristaltisme et l'action
musculaire de l'oesophage. On ne doit pas exercer de pression sur la
partie postérieure de la tête, pour ne pas
provoquer de réflexe d'hyperextension.
- L'extension du cou empêche ou rend
difficile les mouvements musculaires actifs de déglutition.
Si un oreiller est nécessaire, on doit le placer au niveau
des épaules.
Est- il capable de
joindre les lèvres et de fermer le bouche ?
- La plupart des gens ne peuvent avaler si les
lèvres restent ouvertes.
- Différentes techniques peuvent
être utilisées pour stimuler la fermeture : une
pression prolongée ou toucher
légèrement les lèvres avec un doigt,
ou frotter délicatement le tour des lèvres avec
un cube de glace 3 ou 4 fois.
Peut- il plisser ou
serrer les lèvres comme dans un mouvement de succion ?
- Une personne qui ne peut enlever la nourriture d'une
cuillère avec ses lèvres à besoin
d'aide. Une paille courte avec une rondelle de tétine afin
de maintenir la pression autour des lèvres créera
une stimulation sensorielle à ce niveau. (Cot 1985) Des
pailles plus longues et des liquides plus épais pourront
être utilisés progressivement. La succion
dépend de la fermeture des lèvres et de la
position de la langue.
- L'utilisation de la paille est sujet à
discussion.
- Donahue, déconseille la paille, parce
qu'elle demande au Résident un supplément
d'effort avant même qu'il ait dégluti.
- Selon Price et Dilorio, boire avec une paille
nécessite moins d'énergie de la part du
Résident trop faible pour boire à petites
gorgées.
- Quant à Rubin Terrado et Linkenheld,
elles déclarent que la paille n'est utile que si le
Résident est capable d'entourer fermement la paille de ses
lèvres, et soulignent qu'il faut veiller à ne pas
introduire la paille trop profondément dans la bouche.
- Selon Kadas, une paille courte demande moins
d'effort qu'une paille longue, au Résident dont la force
labiale est insuffisante pour assurer une bonne succion. Il va de soi
qu'on doit toujours présenter la paille du
côté non paralysé de la bouche et,
comme pour tout autre Résident, qu'on ne présente
pas une paille à sec, sans en avoir au préalable
trempé l'embout dans la boisson qu'on lui sert.
Peut- il mouvoir sa
langue dans toutes les directions ?
- Tous les mouvements de la langue peuvent être
favorisés de deux façons : toucher
légèrement à l'aide d'un coton-tige,
diverses parties à l'intérieur de la
cavité buccale vers lesquelles le sujet doit ensuite amener
sa langue ; passer un cube de glace sur la langue.
On peut aussi frotter avec de la crème glacée le
tour de la bouche et faire lécher la lèvre
supérieure, la lèvre inférieure et les
coins de la bouche ; pousser la langue dans les joues le plus loin
possible.
Faire toucher le palais puis les dents du bas avec la pointe de la
langue, faire le tour des gencives ; s'il y a protusion de la langue,
présenter la cuillère en position
médiane, faire une légère pression sur
la langue et demander à la personne de fermer la bouche et
d'avaler.
- Des particules alimentaires s'accumulent parfois
d'un côté de la cavité buccale parce
que la langue est moins mobile ou que la sensibilité
intrabuccale est affectée.
Y- a- t- il
sécrétion de salive ?
- On peut stimuler les glandes salivaires avec des
saveurs variées telles qu'on les trouve dans les
présentations pour apéritif.
- La diminution de la salive est souvent
causée par certaines médications comme les
anticholinergiques chez les parkinsonniens.
- On peut éclaircir des
sécrétions buccales épaisses et
tenaces en badigeonnant la langue du Résident, dix minutes
avant le repas, d'un produit pour attendrir la viande à base
d'extrait de papaye.
- Selon WeInetz, l'action protéolytique de
l'enzyme de la papaye (la papaÏne) rend la salive plus facile
à avaler, à expectorer et à aspirer.
(Les produits de ce genre vendus dans les supermarchés en
contiennent.) Un comprimé de papaïne
placé sous la langue a le même effet
éclaircissant sur la salive.
- À l'opposé, quant on veut
diminuer la salivation, on utilise plutôt de la glace non
parfumée. On peut ainsi entraîner le malade
à contrôler sa salive et à l'avaler
périodiquement. Au début, on peut l'aider
à avaler de façon automatique en
exerçant une pression ferme sur la langue avec une
cuillère, sans toucher les lèvres ni les dents.
La personne peut-elle
avaler ?
- La concentration et l'effort sont indispensables pour
avaler et contrer la peur associée à la
dysphagie.
- Un environnement calme (privé de stimuli
comme la radio, beaucoup de monde, un va et vient constant) est
important pour la personne dysphagique.
- Farber (1974) suggère d'appliquer une
vibration avec les mains sur la musculature laryngo-
pharyngée, en commençant sous le menton et en
descendant de chaque côté du larynx
jusqu'à la fourchette sternale.
- On peut aussi utiliser la glace (avec
précaution) : laisser pendant quelques secondes un cube de
glace dans la fourchette sternale après quoi on essuie et on
recommence deux à trois fois. On compte jusqu'à
30 et on demande au malade d'avaler. Attention, il faut
éviter le contact trop long avec la glace, pour ne pas
causer de douleur ou d'effet désagréable.
- Dans les cas de protusion de la langue, on facilite la
déglutition des liquides en maintenant la mâchoire
de façon à inhiber avec le majeur, le mouvement
pathologique de la langue. Le majeur placé sous la
mâchoire permet de diminuer la spasticité et la
protrusion de la langue.
- Dans les cas sévères, on
recommande de placer une tasse à rebord sur la
lèvre inférieure (et non entre les dents pour
éviter le réflexe de morsure). On maintient la
tasse dans cette position pendant la déglutition et on ne
donne que de très petites quantités.
- L'emploi d'une tasse transparente pour les malades
incapables de boire avec une paille permet à la personne qui
fait manger le malade de contrôler des yeux le niveau des
liquides. Il faut la placer aux coins des lèvres et
l'incliner légèrement pour que le malade puisse
prendre le liquide lentement et à petites
gorgées. Il ne faut pas laisser le malade rejeter la
tête en arrière lorsque la tasse est presque vide.
La personne est- elle
alerte et bien orientée ?
Sinon, le malade peut oublier qu'il
à des aliments dans sa bouche et par le fait même
oublier d'avaler.
- Un Résident souffrant d'AVC et
paralysé d'un côté peut ne pas se
rendre compte que les aliments s'accumulent du
côté paralysé. Il n'aura pas le
stimulus de mâcher ; il pourrait s'étouffer
à la déglutition.
- En évaluant l'état mental du
malade, pour savoir s'il peut avaler en toute
sécurité posez-vous les questions suivantes.Si
vous répondez "non" à la plupart de ces
questions, ce malade à besoin d'aide pour se centrer sur le
processus de manger. Vous avez à structurer son
environnement.
- Est- il
facilement distrait par l'environnement ?
- Sa mémoire est- elle bonne ?
- Peut- il suivre les consignes ?
- Mâche-t-il correctement ?
- Utilise-t-il les couverts normalement ?
- Utilise-t-il également les deux côtés
de son corps ?
- Conseils...
l - Tester la
température des aliments chauds avant de les offrir au
malade.
2 - Procéder lentement, par petites quantités.
3 - Avant chaque cuillerée, dire au Résident ce
qu'il mangera.
4 - Si possible, alterner liquides et solides. Cela empêche
la nourriture de s'accumuler dans la bouche.
5 - Utiliser une petite cuillère ou même un
compte-goutte si nécessaire. Ne pas utiliser de seringue
à moins d'ordres spécifiques.
- Il est déconseillé d'utiliser
une seringue pour introduire des liquides dans la bouche, car
l'intensité du jet risquerait de faire suffoquer le
Résident.
6 - Si le
Résident peut faire les mouvements de succion, commencer
avec une paille courte et peu de liquide dans le verre. Moins de
pression sera nécessaire pour aspirer le liquide.
7 - Remplir le verre ou la tasse où trois-quart pour
éviter que le malade incline la tête vers
l'arrière lorsqu'il boit du liquide.
8 - Si le Résident garde la boisson dans sa bouche et que
celle-ci ruisselle sur son menton, donner la boisson avec une
cuillère à soupe ce qui amorce le
réflexe de déglutition.
9 - En donnant des aliments semi-solides et solides, placer de petites
quantités d'aliments au niveau des molaires. Surveiller la
symétrie de la bouche lorsque le Résident
mâche.
10 - Si le Résident est hémiplégique,
placer la nourriture sur la langue du côté sain.
11 - Après avoir placé la nourriture dans la
bouche, lui dire de se sceller la bouche avec ses lèvres, en
l'aidant si nécessaire.
12 - Donner les instructions d'élever la langue, la retirer,
garder sa respiration et avaler.
13 - Après chaque bouchée, vérifier si
la nourriture s'est accumulée dans la bouche. Si oui, et si
le Résident est hémiplégique, tourner
la tète du côté non paralysé
et l'inciter à bouger sa langue du côté
paralysé pour nettoyer et enlever tout résidu
d'aliment.
- Étant donné qu'un
Résident hémiplégique peut accumuler
des aliments du côté paralysé de sa
bouche, le soignant exercera une légère pression
(des deux doigts) sur la joue pendant la mastication, ce qui aidera le
Résident à tout avaler.
On doit s'assurer que le Résident a bien avalé la
bouchée avant de lui présenter la suivante. Si le
Résident a « stocké » de la
nourriture dans sa joue sans s'en rendre compte, on doit lui demander
de tourner la tête vers le côté non
paralysé et d'essayer d'en dégager le
résidu à l'aide de sa langue ou de son doigt.
Les malades dont la
VISION est affectée par un accident
cérébro-vasculaire
- Placer le plateau de
sorte qu'il puisse voir ses aliments du côté sain
de sa vision.
- Si le Résident a besoin d'être nourri, s'asseoir
dans son champ de vision.
- Placer un plat à la fois en face du Résident
pour diminuer les distractions.
- Parler le moins possible, se restreindre aux instructions ou
consignes. Converser après le repas.
- Si vous n'êtes pas certain que le Résident
avale, surveillez sa gorge. Si le larynx s'élève
et s'abaisse, le Résident avale.
- Les malades ayant des troubles de l'hémisphère
cérébral gauche peuvent avoir de la
difficulté à comprendre les consignes :
montrez-leur comment mâcher et avaler à l'aide
d'une bouchée d'aliments.
Ceux qui souffrent de troubles de l'hémisphère
droit ont des déficits spatio-perceptuels. Vous pouvez leur
parler pendant qu'ils mangent. Exemple : « Prenez une
bouchée ; maintenant mâchez ; retenez votre
respiration ; avalez là maintenant. »
- Chez la victime d'un AVC, les auteurs s'accordent
à dire que l'intervenant doit introduire la nourriture du
côté non paralysé de la bouche et
déposer les aliments sur le côté
indemne de la langue.
- Détail important : selon l'aire
cérébrale atteinte par l'AVC, le
côté intact du pharynx ne se situe pas
nécessairement du côté de
l'hémicorps non paralysé. Il est donc essentiel
que le plan de soins individuel précise le
côté paralysé du pharynx de sorte que
les intervenants sachent clairement comment s'y prendre pour donner
à manger à leur Résident.
Précautions
générales avant d'alimenter un
Résident dysphagique
- Établir
la présence ou l'absence du réflexe de
vomissement et du réflexe de toux avant d'administrer quoi
que ce soit par la bouche et ce, afin de prévenir une
inhalation trachéale ou une pneumonie d'inhalation, comme
par exemple en cas d'absence totale de ces réflexes.
- Ne commencer l'ingestion d'aliments que si le malade est vigilant.
- Nettoyer et hydrater la cavité buccale avec des
cotons-tiges citronnés afin de prévenir
l'infection et pour provoquer la salivation. Les soins de bouche
doivent précéder et suivre le repas.
Après le repas, on enlève les restes d'aliments.
- Une infirmière, munie de l'appareil à
aspiration, doit se tenir prête à intervenir en
cas d'inhalation trachéale.
- Bien positionner le malade.
- Après le repas, le malade doit demeurer assis 15
à 30 minutes afin de prévenir une inhalation
trachéale par reflux gastro-oesophagien.
- S'assurer qu'un malade possédant des dentiers les porte et
en vérifier l'ajustement et le confort.
L'ajustement des prothèses dentaires mérite une
attention particulière. Une fois la prothèse
supérieure en place, le Résident ne peut plus
toucher directement le palais avec sa langue et connaître
ainsi la position des aliments dans sa bouche. Aussi, pour certaines
personnes dysphagiques, il peut être plus facile de manger
sans dentiers.
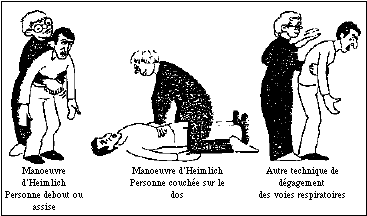
- Savoir pratiquer la Manoeuvre d'Heimlich
En cas
d'étouffement alimentaire, cette méthode simple
peut sauver la vie.
Elle consiste à exercer une forte pression sur l'abdomen
afin de forcer le diaphragme à se contracter vers le haut et
de faire ainsi jaillir l'aliment hors des voies respiratoires.
Lorsqu'il s'agit de
liquides, on administre quelques tapes dans le dos, de bas en haut.
— Afficher les noms dans l'office.
— Mettre en place et remplir la fiche nominative de suivi alimentaire.
— Signaler dans les dossiers de soins les problèmes rencontrés au repas.
— Peser régulièrement (chaise balance
électronique) et comparer avec les poids
précédents.
Une perte de poids est un signe d'alerte qui déclenche automatiquement la mise en route d'une fiche de contrôle des prises alimentaires.
L'enjeu "vital" (manger-boire) qui se joue au moment des repas est un
enjeu de vie sur de nombreux plans. En institution, la prise en charge
des repas doit rester un moment de plaisir, un acte social et un soin.
Tous les membres de l'équipe soignante sont les acteurs
privilégiés dans l'aide au choix et à la prise des
repas, en partenariat avec les familles.
Voir aussi Le
repas, un plaisir... thérapeutique
Bibliograhie

 21
pages
21
pages