Retour au Grenier à
texte
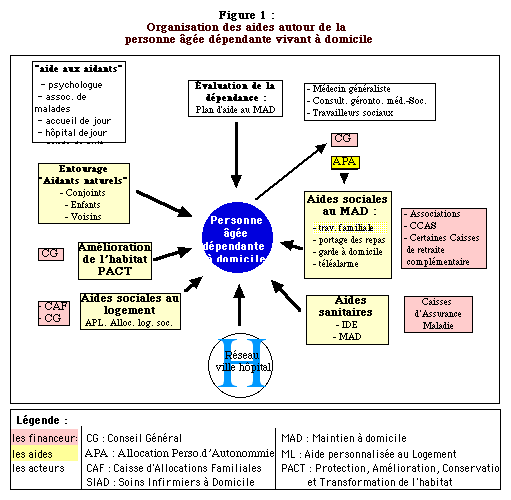
LES AIDES
MÉDICALES
- Les
professionnels de la santé
- Le
médecin
- Depuis
janvier 2005 chaque assuré social doit choisir un
médecin traitant (généralement le
généraliste) en remplissant un formulaire
à retourner à la Caisse de
sécurité sociale. La consultation de ce
médecin sera nécessaire avant d'aller voir un
spécialiste, sauf cas particuliers, si on veut
être remboursé des honoraires de ce
spécialiste au tarif fixé par convention. Sinon,
remboursement moindre ou nul.
- Les actes médicaux sont
codifiés par une lettre qui représente une valeur
en euros :
- la consultation au cabinet du
généraliste est symbolisée par un C
celle du spécialiste par CS ;
- la lettre K correspond aux actes chirurgicaux.
- Pour les visites, s'ajoute selon le cas une
indemnité forfaitaire de déplacement (ID) qui est
variable selon la taille des agglomérations ou bien une
indemnité kilométrique (IK) qui fixée
par km et qui varie selon la difficulté du chemin parcouru
(zones de montagne).
- Les actes médicaux sont
remboursés par les caisses d'assurance maladie à
un taux variant selon le régime :
général , agricole, travailleurs
indépendants. L'utilisation de la carte Vitale permet
à l'assuré social de ne régler que le
montant non remboursé directement par la caisse d'assurance
maladie au praticien.
- La participation de l'assuré peut
être supprimée soit par une prise en charge
complémentaire soit dans le cas d'une exonération
du ticket modérateur. Cette règle de
remboursement s'applique pour les médecins
"conventionnés stricts" (ou secteur 1).
- Les tarifs fixés par la convention
médicale peuvent cependant être
dépassés :
- en cas d'exigence particulière
de l'assuré (heure ou lieu de rendez-vous par exemple),
c'est le dépassement exceptionnel (DE)
- si le médecin
consulté bénéficie d'un droit
à dépassement permanent (DP)
- Pour les médecins
"conventionnés honoraires libres" (ou secteur II), le
dépassement d'honoraire est possible et le remboursement
s'effectue selon le tarif conventionnel. Pour les médecins
"non conventionnés" les honoraires sont fixés
librement et le remboursement se fait sur la base d'un tarif
d'autorité extrêmement faible.
- Le pharmacien
- Le pharmacien ne peut délivrer en une
seule fois que la quantité de médicaments
correspondant à un mois de traitement. Toutefois, le
médecin peut établir des prescriptions
renouvelables pour une durée de traitement maximale de six
mois.
- Le taux de remboursement est différent
en fonction du type de médicament et le barème
suivant est appliqué :
- médicaments
irremplaçables et particulièrement
coûteux : 100 % ;
- médicaments à vignette
blanche (la plupart) et autres produits remboursables : 65 % ;
- médicaments à vignette
bleue (ou de confort) principalement destinés au traitement
de troubles et affections sans caractère de
gravité : 35 %.
- L'utilisation de la carte Vitale permet
à l'assuré social de ne régler que le
montant non remboursé directement par la caisse d'assurance
maladie au pharmacien.
- Le biologiste
- Les analyses sont remboursés par les
caisses d'assurance maladie à un taux respectivement de 60 %
pour le régime général et agricole et
de 50 % pour celui des travailleurs indépendants.
- L'utilisation de la carte Vitale permet
à l'assuré social de ne régler que le
montant non remboursé directement par la caisse d'assurance
maladie au praticien.
- Le dentiste
- Les soins dentaires sont remboursés par
les caisses d'assurance maladie à un taux respectivement de
70 % pour le régime général et
agricole et de 50 % pour celui des travailleurs
indépendants.
- Les prothèses sont par contre
très mal remboursées et les honoraires doivent
faire l'objet d'un devis préalable en fonction duquel
l'assuré peut accepter ou non les soins proposés.
- Les
auxiliaires médicaux
- L'infirmier(e),
le masseur-kinésithérapeute
- Le médecin est responsable de la
prescription des soins.
- Remboursement par les caisses d'assurance
maladie à un taux respectivement de 60 % pour le
régime général et agricole et de 50 %
pour celui des travailleurs indépendants.
- Le
pédicure-podologue
- Seule la confection de semelles
orthopédiques est remboursée par les caisses
d'assurances maladie à un taux respectivement de 60 % pour
les régimes général et agricole et de
50 % pour celui des travailleurs indépendants ; toutefois,
pour obtenir ce remboursement, une prescription par le
médecin traitant s'avère indispensable.
- Les autres soins font l'objet d'un prix
forfaitaire par séance, non remboursée.
- L'audioprothésiste
- L'audioprothésiste a la
responsabilité du choix de l'appareil ; il est donc seul
habilité à remplir le formulaire de prise en
charge mais ne peut le faire sans prescription médicale du
médecin généraliste ou
spécialiste ORL.
- Le coût des prothèses
auditives reste élevé et le remboursement par la
Sécurité sociale insuffisant.
- Les frais d'entretien ou de remplacement des
embouts (deux fois par an) ne sont pas entièrement pris en
charge, tout comme les piles.
- L'opticien
- Les articles d'optique sont
remboursés par les caisses d'assurance maladie à
un taux respectivement de 65 % pour les régimes
général et agricole et de 50 % pour celui des
travailleurs indépendants. Ce taux de remboursement tient
compte du tarif de responsabilité qui correspond au tarif
maximal de remboursement fixé par la
Sécurité sociale ; or, ce tarif est sans commune
mesure avec la dépense engagée.
- En ce qui concerne les verres, la prise en
charge varie selon la qualité choisie et la correction
prescrite par le ophtalmologiste. En ce qui concerne la monture, son
remboursement est minime.
- L'orthophoniste
- L'orthophonie s'adresse aux patients
présentant :
- une aphasie : trouble du langage oral et/ou
écrit suite à une atteinte
cérébrale acquise ;
- des troubles des fonctions
supérieures amnésie, agnosie (trouble affectant
la reconnaissance visuelle des objets, images, couleurs, visages),
apraxie (trouble affectant l'utilisation des objets).
- Le médecin
généraliste ou spécialiste
(neurologue, ORL) établit la prescription d'un bilan
orthophonique ; l'orthophoniste remet au médecin un
compte-rendu écrit et celui-ci propose s'il y a lieu une
rééducation, dans ce cas, il établit
une deuxième ordonnance en y mentionnant le trouble
à traiter et le nombre de séances (12, 30 ou 50
selon les cas).
- Avec, cette ordonnance et un compte-rendu
du bilan, l'orthophoniste fait une demande d'entente
préalable. Remboursement par les caisses d'assurance maladie
à un taux respectivement de 60 % pour le régime
général et agricole et de 50 % pour celui des
travailleurs indépendants.
- L'ergothérapeute
- L'ergothérapeute aide les personnes
handicapées physiques et mentales à se
réadapter à leur environnement.
- Il met en oeuvre des techniques
variées, propose des activités manuelles (jeux,
exercices de mémoire, loisirs créatifs). Aucune
prise en charge de la sécurité sociale. Il est le
plus souvent, intégré dans une équipe
médicale.
- Le
psychomotricien
- Il tente de faire fonctionner correctement
ensemble le "mental" et le "moteur", de relier le psychisme et les
mouvements. Il peut ainsi rendre un comportement habituel aux personnes
perturbées ou confuses à cause d'une maladie. Il
fait un bilan des possibilités du patient, à
l'aide de tests et d'épreuves adaptés
à son cas, puis il soigne par des techniques faisant
intervenir le corps : expression corporelle, jeux, exercices
d'orientation et de structuration dans l'espace et dans le temps,
apprentissage du rythme, relaxation.
- Il intervient uniquement sur prescription et
sous contrôle médical.
- Aucune prise en charge de la
sécurité sociale.
- Le
transport des malades
- La prescription doit toujours être faite
avant le transport sauf en cas d'urgence. Le médecin est le
seul à pouvoir juger du moyen de transport le mieux
adapté à l'état de santé de
la personne âgée et le moins onéreux.
- Si son état n'a pas besoin d'assistance
particulière, le transport non sanitaire est
indiqué : transport en commun, voiture
particulière ou bien encore taxi si la personne
âgée ne peut se déplacer par ses
propres moyens.
- Si la personne âgée peut
voyager en position assise mais a besoin d'une aide à la
marche ou d'une assistance pour les formalités
administratives, c'est le VSL, qui est choisi. Il s'agit d'une voiture
ordinaire de couleur blanche avec l'étoile bleue qui peut
transporter jusqu'à trois personnes ; le conducteur, seul
membre d'équipage doit être titulaire du
certificat de capacité d'ambulancier ou du Brevet national
de secourisme (BNS).
- Si l'état de santé
nécessite un déplacement en position
allongée (ou assis par nécessité
médicale) ou avec une surveillance constante, le choix se
porte sur une ambulance. Celle-ci ne peut transporter qu'un seul malade
à la fois et deux personnes doivent accompagner le malade,
dont l'une doit être titulaire du certificat de
capacité d'ambulancier.
- Dans le cas particulier d'un transport
médicalisé c'est-à-dire
nécessitant la présence d'un médecin
à bord du véhicule, le SMUR est
indiqué.
- Remboursement par les caisses d'assurance maladie
à un taux respectivement de 65 % pour le régime
général et agricole et de 50 % pour celui des
travailleurs indépendants.
- Le
grand appareillage
- Le grand appareillage se définit comme un
ensemble de dispositifs destinés à assister ou
à suppléer les fonctions d'un ou plusieurs
organes déficients ou absents. il comprend les
orthèses telles les chaussures orthopédiques ;
les prothèses qu'elles soient locomotrices, oculaires voire
faciales ; les véhicules pour handicapés
physiques.
- Le grand appareillage est remboursé
à 100 % par les caisses d'assurance maladie mais sur la base
du tarif fixé par le tarif interministériel des
prestations sanitaires (TIPS). Les dépassements de tarif
pratiqués éventuellement restent à la
charge de l'assuré. Dans le cas des véhicules
pour handicapés physiques, seuls les véhicules
homologués peuvent être pris en charge en location
ou vente.
- Les
services de soins infirmiers à domicile pour personnes
âgées (SSIDPA)
aussi
appelés Soins à domicile (SAD), ou soins
infirmiers à domicile (SIAD ou SID).
- Créés en 1978 ils sont un des
aspects de la politique de soutien aux personnes
âgées dépendantes. Les buts
recherchés sont :
- éviter l'hospitalisation ou raccourcir
sa durée;
- lutter contre la dégradation progressive
des personnes et éviter ou retarder leur admission dans les
institutions médicalisées.
- Les SSIDPA s'adressent en principe aux personnes de
plus de 60 ans nécessitant des soins. Ils constituent un
élément indispensable du soutien au domicile.
Cependant, ils sont répartis de façon
très inégale sur l'ensemble du territoire. Compte
tenu de leurs moyens financiers et/ou en personnel, ils ne peuvent
répondre à toutes les situations.
- STRUCTURE
- Ils peuvent être publics ou
privés et sont gérés soit par un
Centre communal d'action sociale (CCAS), une association (d'aides
ménagères par exemple), un centre de soins, une
maison de retraite ou un Syndicat intercommunal à vocations
multiples (SIVOM).
- PERSONNEL
- Le personnel intervenant est constitué
d'une infirmière dite coordonnatrice et d'aides soignantes.
- Les actes infirmiers sont
réalisés par des infirmières
libérales qui ont passé une convention avec le
service.
- TYPE DE SOINS
- À la différence de
l'hospitalisation à domicile, les soins dispensés
par les SSIDPA sont plus simples et moins intensifs :
- soins infirmiers (piqûres,
pansements, sondages, administration d'un traitement pharmaceutique)
- soins d'hygiène et aide
spécifique pour les Actes essentiels de la Vie Quotidienne.
- FONCTIONNEMENT
- Le service doit être assuré
d'une façon continue, quel que soit le moment où
les soins doivent être délivrés, y
compris les dimanches et jours fériés de
même que la nuit entre 20 heures et 8 heures.
- Le médecin traitant a l'initiative, la
direction et la responsabilité du traitement.
- Éventuellement, des soins
complémentaires effectués par des intervenants
libéraux (kinésithérapeute,
pédicure-podologue, etc.) peuvent avoir lieu.
- PRISE EN CHARGE
- Les SSIDPA sont pris en charge à 100 %
et sans conditions de ressources, soit par réassurance
maladie soit par l'aide sociale. Cette prise en charge est forfaitaire
et couvre les soins infirmiers et d'aides soignantes. Tous les autres
frais (honoraires du médecin traitant, achat des
médicaments, etc.) sont remboursés selon les
conditions habituelles de la médecine libérale.
- L'hospitalisation
à domicile
- L'hospitalisation à domicile (HAD) se
définit comme un ensemble de soins médicaux et
paramédicaux délivrés à
domicile à des malades dont l'état ne justifie
pas le maintien au sein d'une structure hospitalière.
- L'objectif visé est de raccourcir le
séjour des malades en milieu hospitalier et, pour des cas
d'exception, d'éviter tout séjour à
l'hôpital.
- L'HAD s'adresse essentiellement aux personnes porteuses
de tumeurs malignes, d'affections cardio-vasculaires, de
lésions de l'appareil locomoteur (fractures,
hémiplégie, polyarthrite rhumatoïde). En
sont exclus les malades atteints de troubles mentaux, les
hémodialysés et les maladies chroniques.
- CONDITIONS D'ADMISSION
- L'admission s'effectue le plus souvent
après une hospitalisation mais elle peut être
décidée lors d'une consultation externe dans un
service agréé. Elle nécessite une
demande d'entente préalable auprès de la caisse
d'assurance maladie de la personne et un consentement écrit
du malade ou de l'entourage. De plus, une enquête de
l'assistante sociale du service détermine si les conditions
d'habitat sont satisfaisantes et si la famille ou l'entourage peut
apporter une aide en cas de perte d'autonomie; ainsi l'HAD n'est pas
envisageable pour les personnes seules.
- ÉQUIPE SOIGNANTE
- Elle comporte des infirmières, des aides
soignantes et des kinésithérapeutes
salariés.
- Le médecin traitant assure le traitement
et la surveillance des soins en collaboration avec le
médecin hospitalier et l'infirmière de
coordination.
- Les soins sont assurés sept jours sur
sept ; la nuit ou en cas d'urgence, le malade peut appeler son
médecin traitant ou le SAMU.
- PRISE EN CHARGE
- L'HAD est financée selon le principe du
prix de journée qui varie selon les structures.
- Les prestations inclues dans ce forfait varient
aussi selon les structures, toutefois, sont toujours inclus les soins
infirmiers, le petit matériel médical et les
frais généraux. Le plus souvent, les honoraires
du médecin traitant en sont exclus et les variations portent
essentiellement sur les analyses biologiques, les radiographies et les
médicaments. La prise en charge se fait :
- - soit par la caisse d'assurance maladie de
l'intéressé qui est le plus souvent au 100 %.
- - soit par l'Aide Sociale en cas d'aide
médicale hospitalière.
- Le forfait journalier n'est pas à payer
par l'intéressé.
- Après trente ans d'existence, l'HAD
n'occupe qu'une place modeste dans le système de soins.
- Les
Établissements Sanitaires
- L'hôpital
- L'hôpital est un lieu de diagnostic et de
soins niais aussi de réadaptation.
- Le plus souvent, il s'agit d'hospitalisation
publique mais quelques uns sont privés à but
lucratif ou non. Selon leur lieu d'implantation, il s'agit de :
- - Centre hospitalier régional
(CHR) aussi appelé Centre hospitalier universitaire (CHU)
quand la ville est le chef-lieu de région ;
- - Centre hospitalier
général (CHG) pour un chef-lieu de
département ;
- - Hôpital local pour une commune
moins importante.
- Dans les CHR, les centres de
gériatrie regroupent trois types de services le court, le
moyen et le long séjour.
- Pour compléter la palette de ces
lieux de soins, il existe l'hôpital de jour et
l'hôpital psychiatrique.
- L'hôpital de jour
- L'hôpital de jour (HJ) se
définit comme une unité hospitalière
permettant dans la journée, la réalisation
d'examens complémentaires ou d'un traitement.
- Sa capacité est de 4 à 30
places, les heures d'ouverture sont en général de
8 à 17 heures avec le repas de midi pris sur place et une
fermeture les samedi, dimanche et jours fériés.
- Les frais d'hospitalisation et de transport
sont entièrement pris en charge par la
Sécurité sociale. De plus, le malade n'a pas
à payer le forfait hospitalier.
- Le service de court séjour
- Les services de court séjour
correspondent à des services de médecine ou de
chirurgie avec un plateau technique plus ou moins
développé.
- Le court séjour
gériatrique
- Il a pour mission d'effectuer un bilan
de santé de la personne âgée, au cours
d'une hospitalisation de 10 jours. Au-delà de ces 10 jours
la personneest orientée soit vers un EHPAD soit vers son
domicile ou peuvent être effectués des
aménagements pour compenser le handicap éventuel
de la personne. C'est à l'Assistante Sociale du service de
court séjour qu'échoit le rôle de
coordination du retour à domicile.
- Le prix de journée est
payé à l'hôpital par la
Sécurité sociale sur la base de 80 % quel que
soit le régime d'assurance maladie.
- Le ticket modérateur et le forfait
journalier sont à acquitter par l'assuré sauf en
cas d'exonération ou de prise en charge par un organisme
complémentaire.
- En cas de ressources modestes, une demande
d'aide médicale hospitalière peut être
faite.
- Le service de moyen séjour
- Le service de moyen séjour accueille
des personnes âgées après une
période d'hospitalisation dans un service de court
séjour. La moyenne d'âge se situe autour de 83
ans.
- Les soins dispensés sont de
plusieurs ordres :
- soins médicaux et infirmiers
classiques au même titre que dans un service de
médecine générale ;
- soins infirmiers plus
spécifiques : soins et prévention d'escarres par
exemple ;
- soins de rééducation
: la rééducation peut être
orthopédique (suites d'une fracture du col du
fémur), neurologique (suite d'une
hémiplégie) ou gériatrique
(réapprentissage de la marche après une
hospitalisation plus ou moins longue) ;
- soins de réadaptation pour les
gestes de la vie quotidienne (toilette, habillage, aller au WC...).
- La durée du séjour est
limitée à 60 jours maximum.
- La prise en charge par la
Sécurité sociale est analogue à celle
des services de court séjour.
- -
L'Hôpital Psychiatrique ou Centre Hospitalier
Spécialisé
- Les personnes âgées admises
présentent une crise psychologique aiguë
(dépression, délire, confusion voire
démence)
- La prise en charge par la
Sécurité sociale est identique à celle
des services de court et de moyen séjour.
- La clinique
- À côté de
l'hôpital qui correspond le plus souvent à
l'hospitalisation publique, il existe un mode d'hospitalisation
privée représenté par les cliniques.
- Les cliniques peuvent être à
vocation médicale et/ou chirurgicale, ou bien
spécialisées : clinique médicale
gériatrique, clinique psychiatrique par exemple.
- Dans le cas d'une clinique
conventionnée, c'est-à-dire qui a
signé avec les différents régimes de
Sécurité sociale une convention, les
règles de prise en charges décrites pour
l'hôpital s'appliquent. Toutefois, certains actes peuvent
être facturés à part et donner lieu au
paiement d'honoraires (chirurgie, radiologie, analyses biologiques).
- Dans le cas d'une clinique non
conventionnée, aucune prise en charge n'est
délivrée et l'assuré doit
régler la totalité des frais d'hospitalisation et
d'honoraires directement à la clinique. De plus, ce type
d'établissement peut pratiquer des prix de
journée nettement supérieurs à ceux
des établissements conventionnés et le
remboursement n'est effectué que sur la base d'un tarif de
responsabilité défini par la caisse d'assurance
maladie.
- La maison de
repos ou moyen séjour
- Elle s'adresse aux personnes ayant subi une
opération chirurgicale ou une maladie
particulièrement pénible.
- C'est au médecin d'obtenir la prise en
charge auprès de la caisse d'assurance maladie de
l'intéressé. Dans le cas d'un transfert direct de
l'hôpital ou de la clinique vers la maison de repos, c'est au
médecin d'établissement de faire la prescription
et à la maison de repos d'établir la demande de
prise en charge.
- Le plus souvent, les maisons de repos sont
situées en périphérie des
agglomérations dans un cadre confortablement
aménagé.
- Les établissements étant
conventionnés par la Sécurité sociale,
les Mutuelles voire l'Aide sociale, les frais de séjour sont
pris en charge à 80 %. Les 20 % restants correspondent au
ticket modérateur et le forfait journalier restent
à la charge de l'assuré sauf en cas
d'exonération ou de prise en charge par un organisme
complémentaire.
LES AIDES NON
MÉDICALES
- Les
métiers d'aide à domicile
- A - LES
MÉTIERS
- La
travailleuse familiale (ex aide
ménagère) - Voir aussi le
site Handroit
- La travailleuse familiale a pour mission
d'accomplir chez les personnes âgées un travail
matériel, moral ou social.
- Elle intervient dans le cadre :
- des actes nécessaires de la vie
quotidienne (entretien courant du logement, courses et
préparation des repas, entretien du linge, aide aux
démarches administratives simples) ;
- d'une action relationnelle (apporter un
soutien moral, maintenir des liens avec les enfants ou la famille de la
personne âgée et si nécessaire avec le
médecin et les auxiliaires paramédicaux qui
donnent les soins à domicile).
- Elle est la pièce
maîtresse du soutien à domicile. Elle doit
être considérée comme une aide et non
comme une femme de ménage. Toutefois, cette aide a ses
limites et quand la grande dépendance s'installe, elle ne
suffit plus et le problème du devenir de la personne
âgée est posé. En l'absence
solidarité familiale ou de voisinage, une entrée
en institution est à programmer.
- Le service sélectionne ses
intervenants en recherchant stabilité,
honnêteté efficacité,
écoute, discrétion... De plus, il s'attache
à faire bénéficier son personnel de la
réglementation sur la formation professionnelle continue.
- La prise en charge de la Travailleuse
familiale est octroyée aux personnes
âgées de 65 ans ou de 60 ans en cas d'inaptitude
au travail et qui ont un état de santé
nécessitant une aide pour les actes de la vie quotidienne.
- NOMBRE D'HEURES
- La responsable de secteur fixe le nombre
d'heures attribuées (en fonction de l'état de
santé, du logement et de l'environnement de la personne
âgée) et dans la limite du contingent d'heures
dont ce service dispose.
- En règle
générale, le maximum de la prise en charge est de
30 heures par mois (48 h pour un couple) et pour un an, sauf
dérogation exceptionnelle justifiée.
- Pour les personnes les plus
dépendantes la prise en charge peut aller jusqu'à
50 heures par mois.
- QUEL COÛT ?
- Le financement des heures d'AM est
assuré par :
- 1 - LES CAISSES DE RETRAITE
- Il s'agit de la caisse de retraite
de base dont dépend l'intéressé. Si
celui-ci a cotisé à plusieurs régimes,
c'est le régime auprès duquel il a le plus
cotisé qui assure la prise en charge.
- Chaque caisse (régime
général des salariés, des artisans ou
commerçants, des agriculteurs, des fonctionnaires, etc.)
attribue le financement d'un contingent annuel d'heures de prestations
à chaque service ; il s'agit d'une prestation facultative,
dans la limite de leur fond d'action sociale.
- Par ailleurs, les Caisses de
retraite complémentaire, les Mutuelles peuvent, dans
certains cas, intervenir en complément des caisses de
retraite de base.
- Il est à souligner le
caractère facultatif de la prestation donnée par
les caisses de retraite et dans un contexte de rigueur
économique, de plus en plus, la participation des
intéressés est de mise.
- 2 - UNE PARTICIPATION DE L'USAGER
- Il est tenu compte de tous les
revenus, à l'exception des pensions attachées aux
distinctions honorifiques, de l'allocation logement, et des
intérêts produits par les livrets de Caisse
d'épargne.
- 3 - LA PRISE EN CHARGE PAR LE SERVICE
D'AIDE SOCIALE
- Elle intervient quand les
ressources du bénéficiaire sont au dessous du
plafond annuel de l'octroi du minimum vieillesse.
- Ce plafond est en 2005 de 599,49 euros par
mois pour une personne seule et de 1075, 45 euros par mois pour un
ménage.
- Tous les revenus sont pris en
compte sauf l'allocation de logement, les pensions honorifiques et les
intérêts des livrets de la Caisse
d'épargne.
- Aucune enquête n'est
faite sur les ressources des enfants de
l'intéressé : l'obligation alimentaire n'est pas
mise en jeu.
- Aucune hypothèque
sur les biens immobiliers de la personne qui demande l'aide sociale
n'est prise.
- Par contre les sommes
avancées par le département sont
réclamées :
- en cas
d'amélioration conséquente des ressources ou du
patrimoine (vente de bien immobilier, héritage...) ;
- en cas de donation des biens de
l'intéressé, quand celle-ci intervient
après la demande d'aide sociale ou dans les cinq ans qui
l'ont précédée.
- au décès
du bénéficiaire, le recours sur sa succession des
sommes versées est limitée à la partie
de dépense supérieure à 5 000 F et ne
porte que sur la part de l'actif net successoral excédant
une certaine somme (revalorisée de temps à autre
par la loi de finances annuelle).
- EN L'ABSENCE DE SERVICE D'AIDE
MÉNAGÈRE
- En l'absence de service d'AM dans la
commune ou s'il est insuffisant, l'aide est accordée en
espèces sous la forme d'une allocation
représentative de services ménagers.
- Cette allocation permet à
celui qui en bénéficie de
rémunérer une personne choisie par lui. Son
montant est limité à 60 % du coût des
services ménagers reconnus indispensables au demandeur.
- La garde
à domicile
- La garde à domicile (GD) a pour
mission d'assurer une présence et une aide aux personnes
âgées dépendantes ou
momentanément isolées.
- Aucune qualification n'est exigée ;
toutefois, depuis 1989, il existe un Certificat d'aptitude aux
fonctions d'aide à domicile (CAFAD) attaché
à une formation spécifique qui permet de
s'adapter aux ne nécessitant pas une prise en charge lourde.
- Son rôle est :
- d'assurer une présence
sécurisante, en particulier la nuit, pouvant faire appel cas
de besoin aux personnes désignées (famille,
médecin, SAMU) d'aider la personne âgée
dans ses actes de la vie quotidienne :
- soins à la personne : aide au
lever et au coucher, à la toilette, aux
déplacements, à la prise des repas et des
médicaments ;
- tâches
ménagères : entretien courant du logement,
entretien du linge, préparation des repas en
complément des autres intervenants (auxiliaire de vie, aide
ménagère);
- de soulager les aidants habituels en les
remplaçant à certaines heures ou pour certaines
occasions (travail professionnel, sorties, vacances...) mais aussi en
participant à certaines tâches surtout pour les
aidants âgés (soulever, changer...) ;
- d'entretenir la vie sociale pour les
personnes très isolées: aide et encouragement aux
sorties, loisirs...
- La GD s'est développée en
France ces dernières années en l'absence de toute
reconnaissance officielle mais en réponse à un
réel besoin des personnes âgées et de
leur famille. Elle est à différencier :
- des autres emplois à domicile
(aide ménagère, auxiliaire de vie) qui
bénéficient d'une reconnaissance et d'une prise
en charge réglementée ;
- et de la garde-malade effectuée
par une infirmière diplômée
d'État et qui est remboursée par l'assurance
maladie.
- QUEL COÛT ?
- La rémunération est
modulée en fonction de la nature de l'intervention.
- Pour une prise en charge plus importante,
des forfaits s'appliquent : journée de 8 heures ; nuit de 10
heures ; week-end du samedi matin au dimanche soir. Ce qu'on appelle
garde active ou garde passive.
- Que la GD soit
rémunérés par une association ou par
la personne âgée elle-même, au regard de
la législation du travail, c'est la convention collective
nationale des employées de maison qui s'applique.
- L'auxiliaire
de vie sociale - Voir aussi le site Handroit
- L'Auxiliaire de vie sociale (AV) est
appelée à aider des personnes très
dépendantes ayant nécessairement recours
à une tierce personne pour les actes essentiels de
l'existence (lever, coucher, toilette). Elle doit leur apporter un
soutien psychologique et constituer un lien avec l'environnement
social.
- Le service d'AVS a été
instauré la première fois par l'Association des
Paralysés de France (APF) et s'est
développé à partir de 1981.
- Les AVS sont
sélectionnées pour leurs qualités
humaines et formées pour obtenir le
Diplôme d'état d'auxiliaire de vie sociale,
qui a remplacé le Cafad.
- B
- LES AIDES FINANCIÈRES
- L'allocation
personnalisé d'autonomie (APA)
- Il faut être âgé
de plus de 60 ans, et rencontrer des difficultés pour
accomplir les gestes ordinaires de la vie courante. Le taux
attribué est fonction du groupe iso-ressource
découlant des résultats de la grille AGGIR
(Autonomie Gérontologique - Groupes Iso-Ressources). Détails sur l'APA. -
Voir aussi le site Handroit
- L'exonération
des cotisations patronales de Sécurité Sociale
- Elle correspond à
l'exonération des cotisations patronales de
Sécurité sociale dans le cas où la
personne âgée emploie une aide à
domicile.
- Le droit à l'exonération
est ouvert aux personnes âgées qui ont :
- au moins 7O ans et qui vivent seules ou en
couple ou chez un membre de la famille ; cette disposition s'applique
aussi dans le cadre de l'accueil chez un particulier
agréé à titre onéreux ;
- moins de 70 ans si elles doivent avoir
recours à une tierce personne pour accomplir les actes de la
vie courante et si elles perçoivent une pension
d'invalidité ou de retraite ou une allocation compensatrice.
- Les
réductions d'impôt
- Il s'agit d'une réduction
d'impôt en rapport avec les frais d'emploi d'une aide
à domicile. Cet avantage fiscal est cumulable avec celui
accordé pour les frais d'hébergement du (de la)
conjoint (e) dans un établissement
médicalisé.
- D'autres
types d'aides pour le quotidien
- L'accueil
de jour
- Les centres d'accueil de jour permettent
d'accueillir pendant tout ou partie de la journée, de
manière régulière ou ponctuelle des
personnes âgées vivant à domicile.
- Ils sont destinés à lutter
contre l'isolement au domicile et s'efforcent de prévenir
une détérioration
prématurée de la vie sociale. Dans le cas des
personnes désorientées, la
fréquentation de ces centres de jour, appelés
aussi centres de répit permet :
- - de soulager d'une manière
temporaire l'aidant principal ;
- - de reculer le plus possible
l'entrée en institution ;
- - d'améliorer parfois de
façon spectaculaire l'état psychique de la
personne.
- Les centres de jour sont
créés soit à l'initiative d'une
association de famille, soit dans le cadre d'un hôpital ou
d'une institution privée. Ainsi, tous les modes de
financement peuvent être envisagés : de la
gratuité totale en fonction des ressources à
l'absence de prise en charge, en passant par la participation
journalière des familles en complément de celle
de l'assurance maladie.
- Ils peuvent recevoir des personnes
âgées valides recherchant des activités
proches de leur domicile, ludiques ou culturelles,
régulières et de qualité. Le plus
souvent ils reçoivent des personnes qui gardent une certaine
autonomie physique mais posent des problèmes psychologiques
ou même une démence.
- Les personnes se rendent au centre soit
régulièrement (une à trois fois par
semaine par exemple) ou à la demande. Les
activités proposées sont variées :
atelier mémoire, conversation, travail manuel, gymnastique,
musique et s'il y à lieu repas et goûter.
- L'hébergement
temporaire ou accueil temporaire
- Les résidences d'hébergement
temporaire assurent l'accueil des personnes âgées
qui ont besoin d'un soutien temporaire.Ce type d'hébergement
permet d'éviter une entrée
prématurée en institution ou bien au contraire,
quand toute la gamme des services du soutien au domicile est
épuisée une préparation à
l'acceptation de la solution d'hébergement collectif.
- L'hébergement temporaire s'adresse aux
personnes âgées qui doivent faire face
à une difficulté momentanée, l'absence
de l'entourage familial, des voisins ou de l'aide
ménagère (période
d'été), sortie d'hôpital.
- Il est essentiel que la structure soit de
caractère familial (15 à 20 personnes) et
intégrée au lieu de vie des personnes
concernées. Parfois, il s agit de maisons de retraite ou de
logements-foyers classiques qui ont des places disponibles.
- Les frais de séjour sont
acquittés par la personne âgée sous
forme d'un prix de journée global comprenant les frais
d'hébergement, de restauration, etc.
- Si l'établissement est
habilité par l'Aide sociale, et si la personne
âgée a des ressources insuffisantes pour faire
face au prix de journée, une demande d'aide sociale est
possible.
- L'hébergement temporaire est une
prestation à mi-chemin entre le soutien au domicile et
l'entrée en institution c'est une formule encore peu
répandue mais, appréciée par sa
souplesse, elle est appelée à se
développer dans les prochaines années.
- Le
portage de repas
- Le service de portage de repas à
domicile a pour but de permettre aux personnes
âgées en difficulté
définitive ou temporaire de demeurer à leur
domicile.
- Le système le plus
répandu est celui de la "chaîne froide" : les
plats cuisinés préalablement
conditionnés dans des barquettes sont refroidis
très rapidement puis sont réchauffés
au domicile de la personne âgée avant
d'être consommés. Les plats pouvant être
conservés plusieurs jours dans un
réfrigérateur. Les livraisons peuvent se faire
deux à trois fois par semaine.
- Outre le repas livré au domicile de la
personne âgée, cette prestation permet un lien
social avec le monde extérieur, apportant contact et chaleur
humaine. Prix modulé en fonction des ressources.
- Il existe aussi des foyers-restaurants qui
proposent des repas à des prix modérés
dans des salles d'accueil.
- Les
aides au logement
- L'allocation
logement . Voir aussi le site Handroit
- Depuis le 1er janvier 1993, toute personne
résidant en France peut bénéficier de
l'allocation de logement sociale (ALS). Seul le niveau de ressources et
les charges du loyer sont déterminants. Il doit s'agir :
- de la résidence principale (en tant
que locataire ou accédant à la
propriété);
- d'un logement salubre et d'une superficie au
moins égale à 9 m2 pour une personne, plus 7 m2
par personne supplémentaire.
- La personne installée dans un logement
par un de ses descendants (enfants, petit enfants) ne peut pas
bénéficier de l'allocation et ce, même
si elle lui verse un loyer.
- Le calcul de l'allocation est une
opération extrêmement complexe qui fait intervenir
un nombre important de facteurs comme les ressources et les charges de
loyer ou d'emprunt mais aussi la situation familiale, la zone de
résidence.
- L'allocation est versée chaque mois.
Une allocation inférieure à 100 F n'est pas
versée.
- L'amélioration
de l'habitat
- Les contribuables qui effectuent certains travaux
dans leur habitation principale peuvent actuellement sous certaines
conditions bénéficier d'un crédit
d'impôt de 15 à 25 % :
- travaux de protection contre les risques
technologiques ;
- installation ou remplacement
d'équipements spécifiquement conçus
pour les personnes handicapées ou
âgées.
- La
loi des finances 2005 substitue à ce crédit
d'impôt unique deux crédits d'impôt
distincts :
- l'un
s'applique aux dépenses d'équipement de
l'habitation principale favorables au développement durable ;
- l'autre les dépenses
d'équipement de l'habitation principale des personnes
âgées ou handicapées.
- Ces
crédits d'impôt s'appliquent aussi bien au
coût de l'achat des équipements qu'au
coût de la main d'oeuvre pour réaliser ces travaux.
- Leur
montant est plafonné pour la même habitation
à 5000 euros pour une personne célibataire, veuve
ou divorcée et à 10 000 euros pour les couples
mariés soumis à une imposition commune.
- Cet
avantage fiscal s'applique au dépenses payées
entre le premier janvier 2005 et le trente et un décembre
2009.
- L'amélioration de l'habitat est un
élément important du soutien au domicile qui
permet aux personnes âgées de vieillir dans la
dignité. Il leur est conseillé de s'adresser
à des organismes spécialisés comme les
centres PACT-ARIM (Protection, amélioration, conservation,
transformation association de restauration immobilière). il
s'agit d'associations à but non lucratif avec une
fédération nationale et des unions
régionales. Le mouvement PACT-ARIM contribue à
l'amélioration de 80 000 logements par an et
réalise près de 50 % des opérations
d'urbanisme sur les quartiers anciens.
- Le PACT-ARIM s'adresse à toutes les
personnes âgées qu'elles soient locataires ou
propriétaires. Le rôle du PACT-ARIM est d'apporter
les informations techniques, juridiques et financières, et
sur la base d'un programme déterminé, d'assurer
le montage des dossiers et le suivi des travaux.
- TYPE DE TRAVAUX
- - amélioration du confort :
installation de salle d'eau, de WC, de chauffage ;
- - adaptation à des handicaps :
aménagement des accès, des sanitaires, commandes
à distance...;
- - économie d'énergie
: isolation, toiture... ;
- FINANCEMENT
- Diverses aides, subventions ou primes
peuvent être attribuées en fonction des ressources
et de l'état de dépendance de la personne
âgée.
- I - Réseau
gérontologique et Statut Médico-social - II
- Aides
à domicile - III - Aides en
institution et au décès
Retourau Grenier à
texte